骨粗鬆症は50代以降の問題じゃない|30代から始める骨密度と骨格を守る生活習慣の新常識
2026/05/09
骨粗鬆症は50代以降の問題じゃない
30代から始める骨密度と骨格を守る生活習慣の新常識
「骨粗鬆症って、お年寄りの病気でしょ?」
「健康診断で骨密度を測ったことがない。どこで測れるの?」
「30代なのに整形外科で骨密度が低いと言われてびっくりした」
「牛乳を飲んでいれば骨は大丈夫だと思っていた」
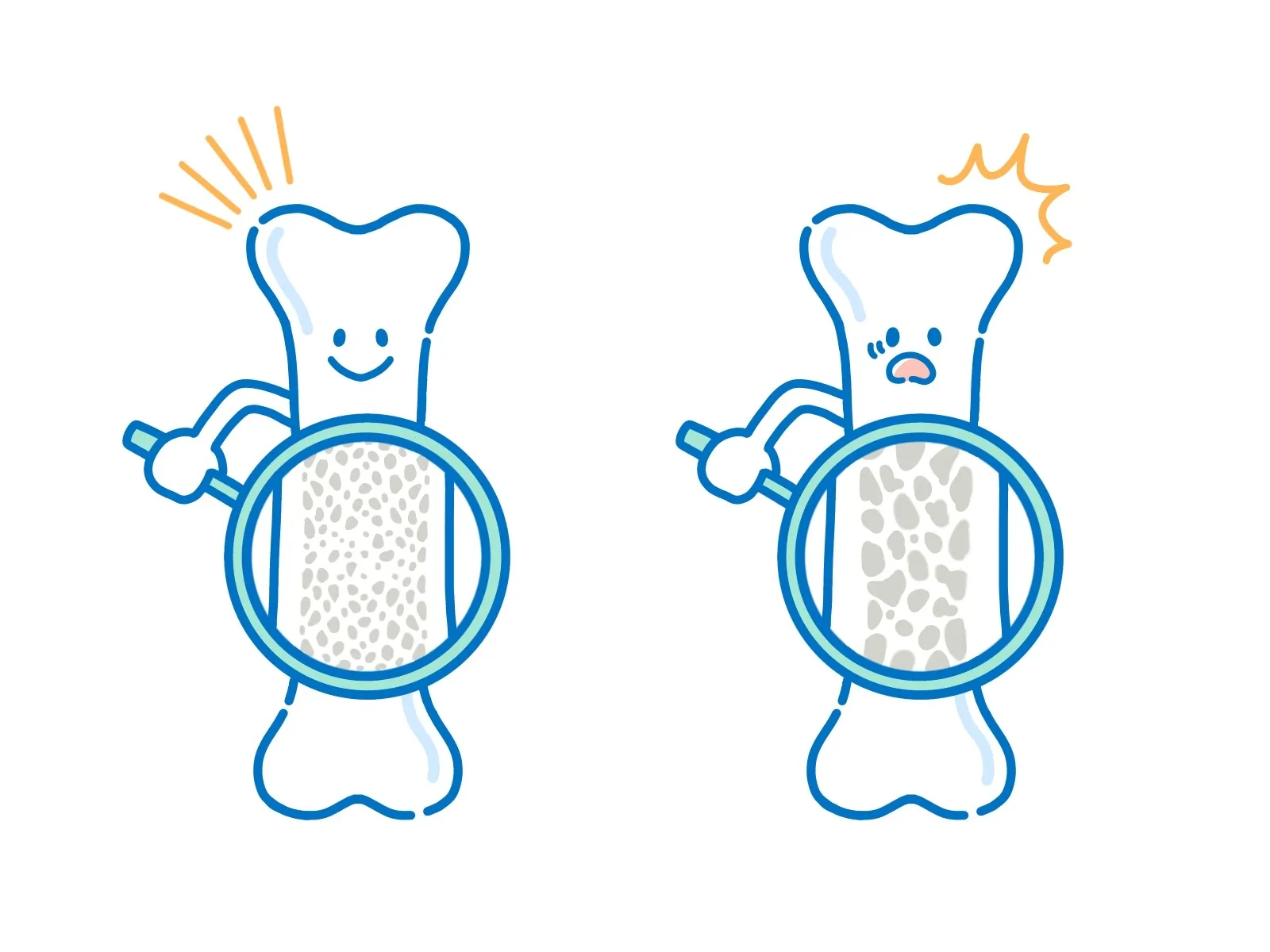
骨粗鬆症——骨の密度が低下し、骨折しやすくなる疾患——は、多くの人が「閉経後の女性の問題」「70代・80代になってからの問題」だと思っています。
しかし、これは大きな誤解です。
骨密度は**20代後半〜30代前半にピークを迎え、その後は年齢とともに低下の一途をたどります。つまり、30代の今の生活習慣が、50代・60代の骨の状態を決定づけているのです。
さらに整体師として多くの方の体を診てきた立場から言うと、骨密度の問題は「骨折のリスク」だけではありません。骨密度が低下すると骨格そのものが変形しやすくなり、姿勢の崩れ・慢性的な痛み・内臓の位置異常へと連鎖します。「なんとなく背中が丸くなってきた」「腰の高さが左右で変わってきた」という変化の多くは、骨密度の低下が背景にあります。
健康診断シーズンの今こそ、骨密度と骨格の関係を正しく理解し、30代・40代から始める骨を守る習慣を身につけましょう。このコラムでは、整体師ならではの「骨格・姿勢・筋膜」の視点を加えながら、骨密度低下の仕組みと具体的な対策を徹底解説します。
整体師が見た「骨密度×骨格の崩れ」の本当のパターン
整体の現場で骨格を評価していると、「この方は骨密度の低下が始まっているかもしれない」と感じる体のパターンがあります。
・胸椎の後弯(背中の丸み)が年齢の割に強く出ている
・腰椎の椎体が前後に圧縮されたような「つぶれ感」がある
・触診で骨の「張り」が少なく、関節周囲が柔らかすぎる感じがある
・肋骨が前方に突き出し、ウエストのくびれが失われている
・骨盤の幅や高さが左右非対称になってきた
問診を深めると、こういった共通した生活背景が浮かびます。
・過去にダイエットで極端なカロリー制限をしていた経験がある
・乳製品・魚・豆腐などのカルシウム源を意識的に摂っていない
・日光に当たる時間がほぼない(室内勤務・日焼け止めの過剰使用)
・運動習慣がない、または水泳・自転車など体重がかからない運動のみ
・喫煙習慣がある、または過去に長期間喫煙していた
・月経不順・無月経の経験がある(女性の場合)
・ストレスが慢性的に高く、コルチゾールが高値の状態が続いている
特に当院で注目しているのは、**骨密度の低下と骨格の歪みの相互作用**です。骨が硬くしっかりしていれば、筋肉・靭帯が骨格を正しい位置に保つことができます。しかし骨密度が低下すると骨格がしなやかすぎる状態になり、筋肉・靭帯の引っ張りによって少しずつ変形・傾斜していきます。これが「だんだん猫背になる」「腰が曲がってきた」という体の変化の正体のひとつです。
骨密度が低下すると「体に何が起きるか」
5つの連鎖メカニズム
骨密度の低下が、骨折だけでなく体全体にどんな影響を与えるかを5つのメカニズムで解説します。
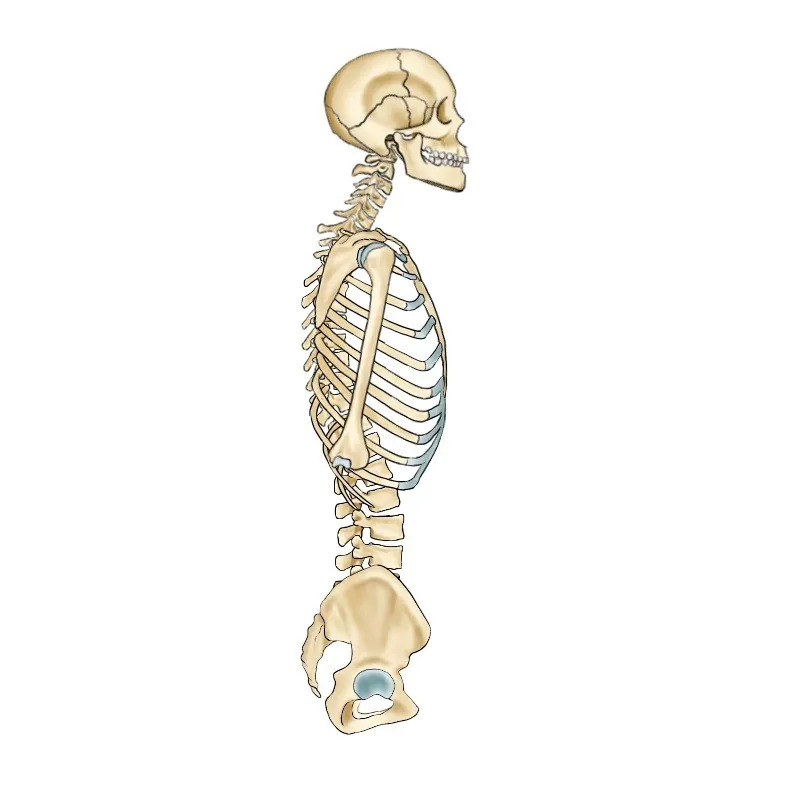
▼ ① 椎体の圧迫変形——「知らないうちに縮む背骨」
骨密度が低下した状態で、日常的な体重・筋肉の緊張・姿勢の負荷がかかり続けると、椎体(背骨の骨)が前方から少しずつ押しつぶされていきます。これを「椎体圧迫骨折」と呼びますが、軽度のものは転倒や強い衝撃がなくても「日常動作の積み重ね」で起こります。
椎体が前方に圧縮されると、胸椎の後弯(背中の丸み)が増強されます。これが「年齢とともに背中が丸くなる」「身長が縮む」という変化の本質です。1つの椎体が数ミリ圧縮されるだけで、骨格のアライメントは大きく変化し、頸椎・腰椎・骨盤への連鎖的な負荷が生まれます。
▼ ② 骨格のアライメント不安定化——筋肉・靭帯が補おうとして疲弊する
骨は体の「柱」であり、筋肉・靭帯・筋膜は「ワイヤー」です。柱がしっかりしていれば、ワイヤーは体を動かすための適切な仕事ができます。しかし柱(骨)が軟らかく変形しやすい状態になると、ワイヤー(筋肉・靭帯)が柱を支えるために常時緊張することを強いられます。
これが「骨密度が低い人に慢性的な肩こり・腰痛が多い」理由のひとつです。筋肉が「動くため」ではなく「骨格を支えるため」に使われ続けることで、慢性的な過緊張・疲弊に陥ります。マッサージをしても改善しにくい慢性痛の背景に、骨密度の低下が隠れているケースは少なくありません。
▼ ③ 内臓の位置異常——背骨の変形が内臓を圧迫する
胸椎の後弯が増強すると、胸腔(肺・心臓が入っている空間)が狭まります。肺の拡張が制限されることで、呼吸量が減り、慢性的な酸素不足・疲れやすさが起こります。また腹腔(消化器・生殖器が入っている空間)への圧力変化が生じ、内臓の位置ずれ・消化機能の低下にもつながります。
「骨粗鬆症が進むと呼吸が浅くなる」という事実は、あまり知られていませんが、整体師として見ると非常に重要な連鎖です。
▼ ④ 骨折リスクの増大——日常動作で骨折が起きるという現実
骨密度が若い人の70%以下になると「骨粗鬆症」と診断されます。この状態では、転倒・くしゃみ・重い荷物を持つといった日常的な動作でも骨折が起こりうります。特に危険なのが「脊椎圧迫骨折」「大腿骨頸部骨折(股関節骨折)」「橈骨骨折(手首骨折)」の三大骨折です。
大腿骨頸部骨折は、高齢者の「寝たきり」の大きな原因のひとつです。骨折→手術→入院→筋力低下→歩行困難というルートは、QOL(生活の質)を一気に低下させます。この連鎖を防ぐために、30〜40代からの骨密度の維持が重要なのです。
▼ ⑤ ホルモン変化による加速——女性だけでなく男性も注意
骨の形成と吸収(骨代謝)は、ホルモンによってコントロールされています。女性は閉経後にエストロゲンが急減し、骨吸収が骨形成を上回るため、50代以降に骨密度が急速に低下します。しかし男性も40代以降にテストステロンが低下し始めると、骨密度の低下スピードが加速します。
さらに現代人の多くは、慢性的なストレスによるコルチゾール高値が続いています。コルチゾールは骨形成を抑制し骨吸収を促進するため、「ストレスが多いと骨が弱くなる」という関係が成り立ちます。「骨粗鬆症は閉経後の女性だけの問題」という思い込みは、今すぐ改める必要があります。
「骨密度が下がっていく」プロセスを時間軸で見る
骨密度のピークは20代後半〜30代前半。その後は「どれだけ下がり方を緩やかにできるか」の勝負になります。
■ 10〜20代:「骨量の蓄積フェーズ(最重要期)」
この時期の食事・運動・日照が生涯の骨量の「貯金」を決めます。カルシウム・ビタミンD・ビタミンK・タンパク質が十分に摂れていたか、体重を支える運動(走る・跳ぶ・歩く)が十分に行えていたかが、30代以降の骨密度の土台になります。ダイエットで食事制限をしていた10〜20代は、この貯金が少ない可能性があります。
■ 20代後半〜30代:「ピーク〜緩やかな低下フェーズ」
骨密度はこの時期にピークを迎え、その後ゆっくり低下し始めます。生活習慣(食事・運動・日照・飲酒・喫煙・ストレス)が骨密度の低下スピードを大きく左右します。この時期に「骨を守る習慣」を始めることが、50代以降の骨の状態を決定づけます。
■ 40代:「加速フェーズ(特に女性)」
女性は更年期に向けてエストロゲンが低下し始め、骨密度の低下スピードが上がります。男性もテストステロンの低下・運動不足・アルコール消費の蓄積で骨密度が下がります。この段階で骨密度検査を受けていない方がほとんどで、問題の「見えない進行」が続きます。
■ 50代:「骨粗鬆症顕在化フェーズ」
健康診断・人間ドックで骨密度低下が初めて指摘されるケースが多い時期です。女性は閉経前後に骨密度が急速に低下(年率2〜3%以上のケースも)します。「まだ大丈夫」と思っていた方が、ちょっとした転倒で骨折するという「隠れ骨粗鬆症の爆発」が起きやすいフェーズです。
食事・栄養——骨を守る「本当に必要なもの」と「意外な落とし穴」
■ 骨密度を下げる「意外な落とし穴」
・過剰なリン摂取(加工食品・インスタント食品・炭酸飲料):リンはカルシウムの吸収を阻害します。現代の加工食品にはリン酸塩が広く使われており、「食事でカルシウムを摂っているのになぜ骨密度が低いのか」という謎の答えのひとつがここにあります。
・過剰な食塩摂取:ナトリウムの排出に伴い、カルシウムも尿中に失われます。塩分の多い食生活はカルシウムを「漏らし続ける」状態を作ります。
・カフェインの過剰摂取:1日3杯以上のコーヒーは、カルシウムの尿中排出を増加させるという研究があります。
・極端な糖質制限・カロリー制限:エネルギー不足の状態では、骨形成に必要なタンパク質・ミネラルが不足しやすく、ホルモンバランスも乱れます。特に女性の無月経を伴う極端なダイエットは、骨密度に深刻なダメージを与えます。
・日光を避けすぎる:ビタミンDは日光(紫外線)に当たることで皮膚で合成されます。日焼け止めを全身に塗り、室内にこもる生活では、ビタミンDが不足し、腸でのカルシウム吸収率が大幅に低下します。
■ 骨密度を守る「本当に必要な栄養素」
・カルシウム(1日推奨量:成人650〜800mg):牛乳・チーズ・小魚(ししゃも・しらす)・豆腐・小松菜・ブロッコリー。「牛乳だけ」に頼らず多様な食品から摂ることが重要です。
・ビタミンD(1日推奨量:15〜20μg):カルシウムの腸での吸収を助ける最重要ビタミン。鮭・さんま・きのこ(特に干し椎茸・きくらげ)から摂取。食事だけでは不足しがちなため、日光浴(1日15〜30分の手や腕への日光)が不可欠です。
・ビタミンK(1日推奨量:150μg以上):骨のタンパク質(オステオカルシン)を活性化し、骨にカルシウムを定着させる役割を担います。納豆・ほうれん草・ブロッコリー・小松菜に豊富。特に納豆のMK-7(メナキノン7)は骨への定着効率が高い。
・タンパク質:骨の約30%はコラーゲン(タンパク質)でできています。カルシウムだけを摂っても、骨の土台となるタンパク質が不足していれば骨は強くなりません。1日あたり体重1kgに対し0.8〜1.2gのタンパク質を意識的に摂取。
・マグネシウム:骨の構成成分であると同時に、ビタミンDの活性化にも関与します。ナッツ・海藻・豆類・玄米に豊富。カルシウムとマグネシウムは2:1の比率で摂るのが理想とされています。
骨密度低下が示す「体からのシグナル」
見逃してはいけない8つのサイン
骨密度の低下は痛みを伴わずに進むことが多いため、「サイレントな問題」と呼ばれます。以下のサインを早期発見の手がかりにしてください。
✅ 以前より背中が丸くなってきた・猫背が強くなった気がする
→ 胸椎椎体の軽度圧縮変形が始まっているサインの可能性があります。
✅ 身長が若いころより1〜2cm以上縮んだ
→ 椎体の圧縮が累積しているサインです。1cm以上の身長低下は骨密度低下の重要な指標です。
✅ 背中・腰の鈍い痛みが続いているが、原因不明と言われた
→ 軽度の椎体圧迫骨折による痛みが、「筋肉の痛み」と誤解されているケースがあります。
✅ 歯が欠けやすい・歯周病が進んでいる
→ 全身の骨密度低下は歯槽骨(歯を支える骨)にも現れます。「口の中の骨」から全身を診る視点が重要です。
✅ 爪が割れやすい・もろくなった
→ カルシウム・タンパク質不足のサインの可能性があります。
✅ 足のこむら返りが頻繁に起きる
→ 血中カルシウム不足が筋肉の過剰興奮(けいれん)を引き起こしているサインです。
✅ 健康診断で「骨密度検査」を一度も受けたことがない
→ 自覚症状がなくても、30代後半から1〜2年に1回の骨密度検査を受けることを推奨します。
✅ 慢性的な肩こり・腰痛に加え、マッサージの効果が続きにくい
→ 骨格そのものが弱くなり、筋肉が骨格を支え続けることで疲弊している可能性があります。
骨密度×骨格のセルフチェック——15項目
食生活・日照・生活習慣の3カテゴリで確認します。
【食生活のパターン】
□ 乳製品・小魚・豆腐・小松菜など、カルシウムを多く含む食品を毎日食べていない
□ インスタント食品・加工食品・炭酸飲料を週3回以上摂っている
□ 極端な糖質制限・カロリー制限をしている(またはしていた)
□ コーヒーを1日3杯以上飲む習慣がある
□ 納豆・ほうれん草など、ビタミンKを含む食品をあまり食べない
【日照・運動のパターン】
□ 日中に日光を浴びる時間がほぼない(室内勤務・外出時は常に日焼け止め)
□ 運動習慣がない、または水泳・自転車など体重がかからない運動のみ
□ ウォーキング・ジョギング・筋トレなど、骨に荷重をかける運動を週2回以上していない
□ ここ1〜2年で身長が低くなった感じがする
□ 背中や腰に「つぶれるような」鈍い不快感が続いている
【生活習慣のパターン】
□ 喫煙習慣がある(または過去に長期間あった)
□ 週3〜4回以上アルコールを飲む
□ 慢性的なストレスが続いており、休んでも回復しにくい
□ 月経不順・無月経の経験がある(女性)、または更年期症状が出始めている
□ 骨密度検査を一度も受けたことがない
【判定】
0〜4個:現時点での骨密度への影響は少ないと思われます。今の習慣を続けましょう。
5〜9個:骨密度の低下リスクがあります。今すぐ食事・運動習慣の改善を始めましょう。
10〜15個:複数のリスク因子が重なっています。骨密度検査の受診と専門家への相談を強くおすすめします。
今日からできるセルフケア5選
30代から始める骨を守る習慣
▼ ① 「かかと落とし(ヒールドロップ)」——骨に刺激を与えて骨形成を促す
骨密度を維持・向上させるには「骨に荷重(メカニカルストレス)をかける運動」が必要です。かかと落としは、最もシンプルで効果的な骨への刺激運動のひとつです。
やり方:背筋を伸ばして立ち、両かかとをゆっくり上げる(つま先立ち)→そのまま「ストン」とかかとを落とす。この衝撃が骨全体に伝わり、骨形成細胞(骨芽細胞)を刺激します。1日30回を目安に、歯磨き中・料理中など「ながら」で行えます。継続することで脊椎・大腿骨の骨密度維持効果が期待できます。
▼ ② 「壁立ち姿勢チェック+胸椎エクステンション」——骨格の崩れを日々リセットする
骨密度低下が進むと、胸椎の後弯が増強されていきます。毎日の「壁立ちチェック」で自分の骨格の変化を早期に把握し、胸椎を伸展させることで変形の進行を緩やかにします。
やり方A(壁立ちチェック):かかと・お尻・肩・後頭部を壁につけて立つ。腰の後ろに手のひら1枚分の隙間があれば正常。それ以上の隙間や、後頭部が壁につかない場合は骨格変化のサインです。
やり方B(胸椎エクステンション):丸めたバスタオルを胸椎の中段(肩甲骨の下あたり)の下に置いて仰向けになり、両腕を頭の上に伸ばして30秒キープ。胸椎が自然に伸展されます。1日1〜2回継続することで、骨格の後弯増強を予防します。
▼ ③ 「朝の日光浴ウォーキング(15〜30分)」——ビタミンDを最も効率よく補給する
食事だけでは不足しがちなビタミンDを、最も自然に補給する方法です。同時に体重を支えるウォーキングが骨への荷重刺激にもなります。
やり方:起床後30分〜1時間以内に、日光が当たる屋外を15〜30分歩く。手・腕・顔に直接日光が当たるよう意識する(日焼け止めは歩き終わってから塗る)。曇りの日でも紫外線は届くため、毎日継続することが重要です。朝のウォーキングは体内時計のリセット・セロトニン分泌・骨密度維持の3つの効果を同時に得られる最強の習慣のひとつです。
▼ ④ 「体重をかけるスクワット(週2〜3回)」——大腿骨・腰椎への骨形成刺激
大腿骨(太もも)と腰椎は、骨粗鬆症で最も骨折しやすい部位です。この部位に適切な荷重刺激を与える運動が、スクワットです。
やり方:足を肩幅に開き、つま先をやや外側に向けて立つ。ゆっくり膝を曲げながら腰を落とす(膝がつま先より前に出ないよう注意)。太もも〜床が平行になる深さまで下りたら、ゆっくり元に戻す。10〜15回×3セット。膝や腰に痛みがある方は、椅子に座る・立ち上がる動作(シットスタンド)から始めるとよいでしょう。
▼ ⑤ 「夜の納豆+カルシウム食品ルーティン」——骨形成が活発な夜に栄養を届ける
骨の形成(骨芽細胞の活動)は、成長ホルモンが分泌される夜間に最も活発になります。この時間帯に合わせて骨に必要な栄養素を摂取することで、吸収・利用効率が上がります。
やり方:夕食に納豆(ビタミンK・タンパク質)+小魚または豆腐(カルシウム)+きのこ類(ビタミンD)の組み合わせを意識的に取り入れる。これだけで1食あたりの骨密度維持に必要な栄養素の多くをカバーできます。「骨のための夕食」という習慣を30代から始めることが、50代以降の骨の状態を守ります。
整体でのアプローチ
骨格変形の予防と姿勢維持への3段階施術
骨密度低下による骨格の変化に対して、当院では以下の3段階のアプローチで施術を行っています。
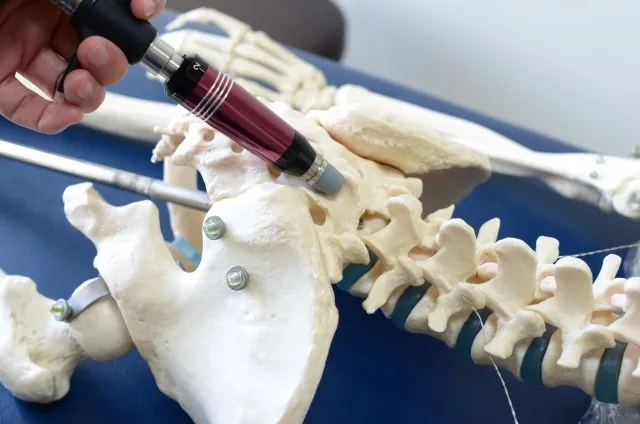
■ Step1:胸椎・腰椎・骨盤のアライメント精密調整(アクティベーター法)
骨密度が低下すると、胸椎の後弯増強・腰椎前弯の変化・骨盤の傾斜が起こりやすくなります。当院ではアクティベーター法を用いて、これらのアライメントを精密に評価・調整します。
特に注意が必要なのは「骨が脆弱になっている可能性がある方への施術強度の調整」です。アクティベーター法はバキバキしない精密な低刺激の調整法であるため、骨密度が低下している方にも安全に対応できます。施術では骨格を正しい位置に誘導することで、筋肉・靭帯が「骨格を支えるための余計な緊張」から解放され、慢性的な肩こり・腰痛が軽減されます。
■ Step2:胸椎周囲・肋間の筋膜リリース
胸椎の後弯が固定化すると、肋間筋(肋骨の間の筋肉)・背部の伸筋群が萎縮・短縮し、胸を開く動作が難しくなります。当院ではこれらの筋膜を丁寧にリリースし、胸椎の伸展可動域を回復させます。
胸が開くと呼吸量が改善されます。骨密度低下による胸腔の狭小化を少しでも補うために、呼吸機能の維持は非常に重要です。「施術後に深呼吸が楽になった」という方が多いのはこのためです。
■ Step3:骨盤底・腸調整による内分泌・循環の改善
骨代謝(骨の形成と吸収のバランス)は、ホルモンと腸内環境によって大きく左右されます。腸内環境が整うとビタミンKの産生(腸内細菌が産生する)が改善され、骨へのカルシウム定着が促されます。また腸の血流・リンパ流の改善は、骨代謝に関わるホルモンの輸送を助けます。整体での腸調整が、骨密度の維持という文脈でも重要な理由がここにあります。
よくある質問 Q&A
Q1. 骨密度が低いと診断されました。整体に行っても安全ですか?
A. 骨密度が低い方でも、適切な施術であれば安全に受けていただけます。当院で使用するアクティベーター法は、バキバキとした強い刺激を与えない精密な低刺激調整法です。骨に直接強い力を加えることはなく、関節のアライメントを微細な振動で整える手技ですので、骨粗鬆症の方でも安心して受けていただけます。ただし骨折が疑われる状態、または骨折直後の方は医療機関への相談を優先してください。初回問診時に骨密度の状態・服薬状況をお聞きし、最適な施術計画を立てます。
Q2. カルシウムのサプリメントを飲んでいれば骨密度は守れますか?
A. カルシウムサプリメントは補助的には有効ですが、それだけでは不十分です。理由は3つあります。①ビタミンDが不足していると、カルシウムの腸での吸収率が大幅に低下します。②ビタミンKが不足していると、吸収されたカルシウムが骨に定着せず、血管や軟組織に沈着するリスクがあります(動脈硬化との関係も研究されています)。③「骨への荷重刺激(運動)」がなければ、いくらカルシウムを摂っても骨形成細胞が活性化しません。正しい順番は「食事でバランス良く栄養を摂る→日光浴でビタミンDを補給→荷重運動で骨を刺激する→必要に応じてサプリで補完する」です。
Q3. 男性でも骨粗鬆症になりますか?どのくらいの頻度で骨密度検査を受ければいいですか?
A. なります。日本人の骨粗鬆症患者のうち、男性は約300万人と推定されており、決して珍しくありません。男性の場合は加齢によるテストステロン低下・飲酒・喫煙・ステロイド薬の長期使用などがリスク因子になります。骨密度検査の頻度については、40代までは2〜3年に1回、50代以降は1〜2年に1回が推奨されます。自治体の健康診断や人間ドックで測定できる場合があります。「まだ若いから大丈夫」ではなく、今の骨密度を知っておくことが、30代・40代から始める骨の健康管理の第一歩です。
まとめ
骨は「見えない臓器」です。
痛みを発することなく、静かに密度を失い、静かに変形していきます。そして「骨折した」「背中が丸くなった」「身長が縮んだ」というかたちで初めて、多くの人が自分の骨に気づきます。
しかしその時点では、すでに長年の低下が積み重なっています。
骨密度のピークは30代。その後は「いかに緩やかに低下させるか」だけが残ります。30代・40代の今がまさに、骨を守る習慣を始める最適なタイミングです。
食事・日光・荷重運動・骨格のアライメント——この4つを整えることが、骨を守るための柱です。
当院では、骨密度低下による骨格の変化(胸椎後弯・腰椎変形・骨盤傾斜)に対して、アクティベーター法・筋膜リリース・腸調整を組み合わせた専門的なアプローチを行っています。「背中が丸くなってきた気がする」「腰の高さが変わってきた」「慢性的な痛みが続いている」という方、ぜひ一度ご相談ください。
骨格の今の状態を知ることが、未来の自分を守ることにつながります。